Retinopatia diabetica
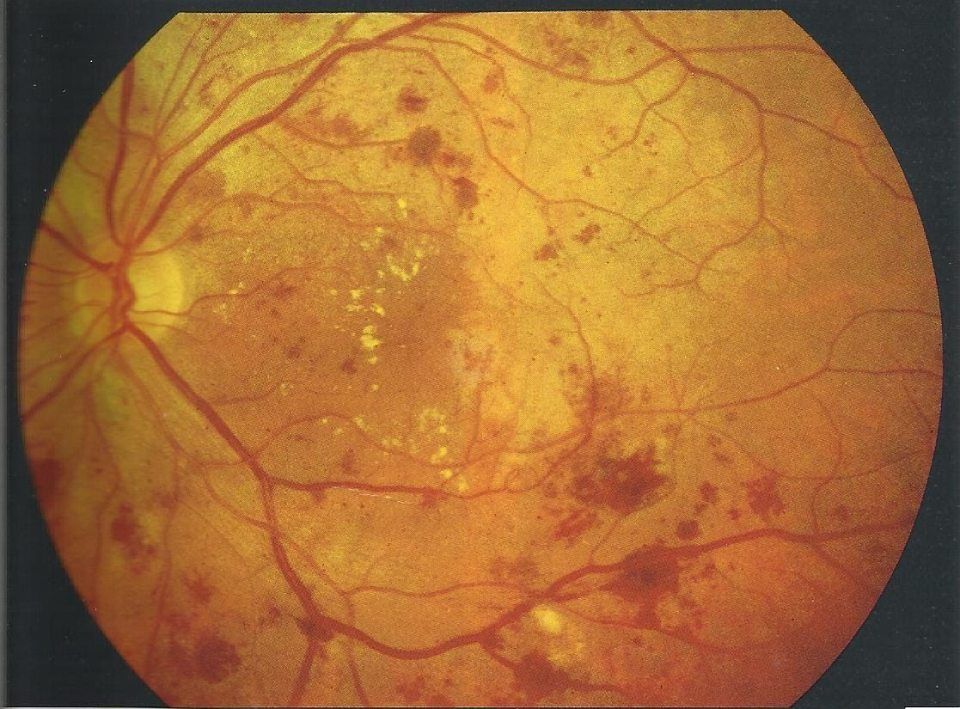
La retinopatia diabetica è la più importante complicanza oculare del diabete mellito. L’iperglicemia cronica (elevati livelli di zucchero nel sangue) provoca un’alterazione dei vasi sanguigni, in particolare dei capillari più piccoli (microangiopatia), tra cui quelli della retina. Questo danno vascolare può compromettere progressivamente la funzione retinica fino a determinare una perdita parziale o totale della vista. Si distinguono due principali forme di retinopatia diabetica:
Retinopatia diabetica non proliferante (lieve, moderata o grave)
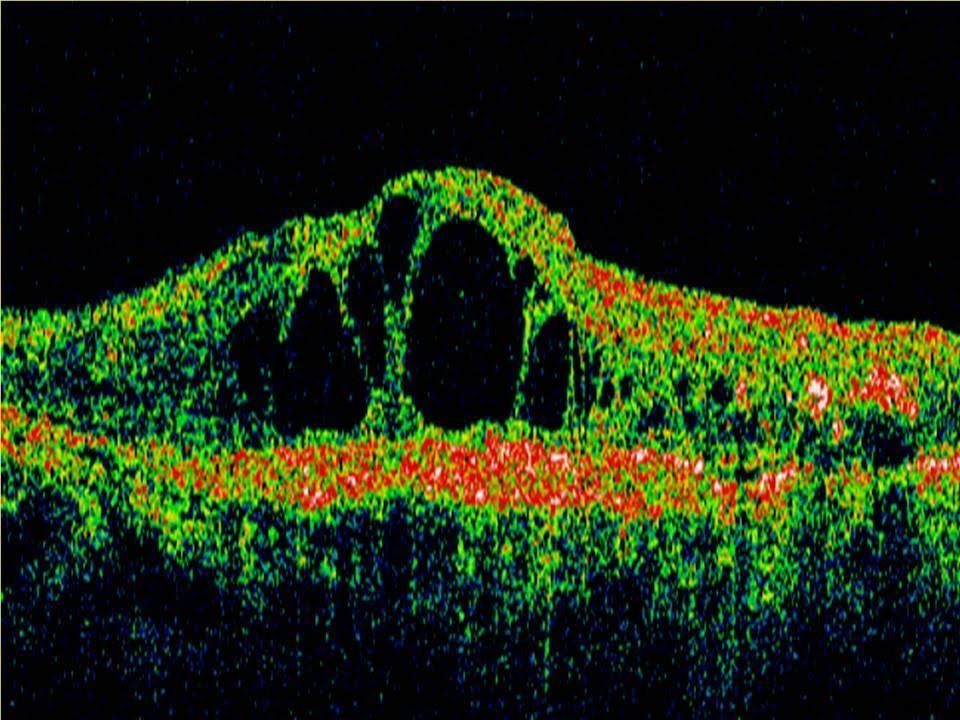
È caratterizzata da edema retinico, dovuto alla fuoriuscita di liquido dai capillari danneggiati, e da ischemia, conseguente all’occlusione dei piccoli vasi. In queste condizioni la retina riceve una quantità insufficiente di sangue e ossigeno. Per compensare, l’organismo stimola la produzione di nuovi vasi sanguigni, processo che può evolvere nella forma più avanzata.
Retinopatia diabetica proliferante
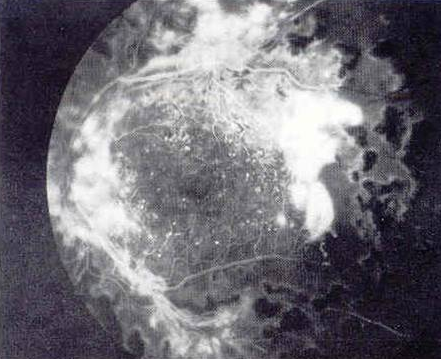
Si sviluppa quando le aree ischemiche sono estese. La retina reagisce producendo neovasi, cioè nuovi vasi sanguigni anomali e fragili, facilmente soggetti a rottura. Questo può causare emorragie vitreali e la formazione di tessuto cicatriziale, che può esercitare trazione sulla retina fino a provocarne il distacco.
Una diagnosi precoce e controlli oculistici periodici nei pazienti diabetici sono fondamentali per prevenire le complicanze più gravi e preservare la funzione visiva.
FATTORI DI RISCHIO
La probabilità di sviluppare retinopatia diabetica aumenta in presenza di specifici fattori di rischio. Il più importante è:
- Durata del diabete, strettamente correlata alla comparsa e alla gravità delle alterazioni retiniche
Altri fattori che favoriscono la progressione della malattia sono:
- Scarso controllo della glicemia
- Ipertensione arteriosa
- Nefropatia diabetica
- Obesità
La presenza di questi elementi rende indispensabili controlli oculistici periodici per monitorare lo stato della retina e intervenire tempestivamente in caso di alterazioni.
SINTOMI
Nelle fasi iniziali della retinopatia diabetica il paziente può non avvertire alcun sintomo. Le alterazioni retiniche, infatti, possono essere presenti senza manifestazioni evidenti e vengono individuate solo attraverso una visita oculistica con esame del fondo oculare. Con il progredire della malattia può comparire una riduzione della vista, spesso legata alla formazione di edema maculare (accumulo di liquido nella zona centrale della retina) oppure a episodi di emovitreo, cioè presenza di sangue nel corpo vitreo, dovuti alla rottura di vasi sanguigni anomali. Nei casi più avanzati può verificarsi anche distacco di retina.
TERAPIA
La gestione della retinopatia diabetica si basa su un approccio integrato che comprende prevenzione, terapia medica e trattamenti specialistici mirati, in base allo stadio della malattia.
Prevenzione
È fondamentale una corretta gestione del diabete con il supporto del diabetologo e l’esecuzione di un
esame del fundus oculi annuale nei pazienti diabetici, anche in assenza di sintomi.
Terapia medica
Prevede un rigoroso
controllo della glicemia mediante farmaci ipoglicemizzanti, il trattamento dell’ipertensione arteriosa e l’adozione di una
dieta equilibrata, ricca di vitamina B1, selenio, frutti rossi e altri antiossidanti. In alcuni casi possono essere indicati integratori specifici a base di antiossidanti.
Trattamenti laser
Indicati soprattutto nelle forme ischemiche e, in alcuni casi, nelle forme con edema maculare, spesso in associazione a terapie farmacologiche intravitreali.
Iniezioni intravitreali
Consistono nella somministrazione di farmaci anti-VEGF, che riducono la formazione di neovasi anomali, o di cortisonici nei casi di edema maculare diabetico.
Vitrectomia via pars plana
È l’intervento chirurgico riservato alle forme più gravi, come la retinopatia proliferante con emorragie vitreali ricorrenti o distacco di retina trazionale.